PERGUNTAS E RESPOSTAS
01. O que é uma afta?
A afta ou úlcera aftosa recorrente (dá mais de uma vez) é uma doença comum, que ocorre em cerca de 20% da população caracterizada pelo aparecimento de úlceras dolorosas na mucosa bucal, as quais podem ser múltiplas ou solitárias.
02. Quais as características clínicas da afta?
As aftas costumam ser precedidas por ardência e prurido, bem como pelo surgimento de uma área avermelhada. Nessa área desenvolve-se a úlcera, recoberta por uma membrana branco-amarelada e circundada por um halo vermelho. Essas lesões permanecem cerca de 10 dias e não deixam cicatriz; em geral, o período de maior desconforto perdura por dois ou três dias.
03. Todas as aftas são iguais?
Não. Atualmente são reconhecidos três tipos de aftas, sendo:
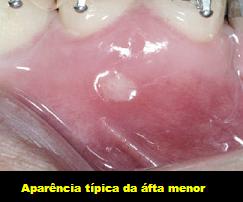
I) Afta vulgar ou minor a forma mais prevalente.
As outras formas são mais raras:
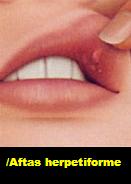
II) Uma delas é conhecida como herpetiforme, porque lembra a manifestação do herpes simples, apresentando um grande número de pequenas ulcerações superficiais arredondadas e agrupadas, que também perduram por cerca de 10 dias;
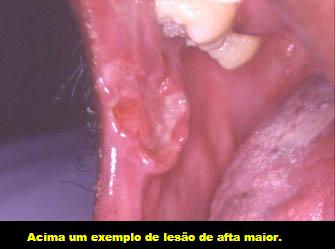
III) A outra forma é chamada afta maior (ou maior), que, como o nome indica, produz uma ferida maior (com mais de 1 cm de diâmetro), mais profunda, mais dolorida, mais difícil de tratar e que permanece semanas ou, às vezes, meses.
04. Por que as aftas doem tanto?
 As aftas são lesões ulceradas: há exposição do tecido conjuntivo, que é rico em vasos e nervos, o que provoca dor. Além disso, o quadro pode ser agravado por infecções causadas por microorganismos do meio bucal.
As aftas são lesões ulceradas: há exposição do tecido conjuntivo, que é rico em vasos e nervos, o que provoca dor. Além disso, o quadro pode ser agravado por infecções causadas por microorganismos do meio bucal.
05. O que causa a afta?
Apesar de serem velhas conhecidas dos médicos, ninguém ainda descobriu como elas são causadas. Sabe-se, porém, que podem ser desencadeadas por certos fatores. Não podemos afirmar que exista um agente etiológico (causador) específico.
A literatura aponta uma alteração da resposta imunológica como possível causa primária em alguns pacientes e secundária em outros.

Os ácidos presentes na alimentação, os pequenos traumas à mucosa, distúrbios gastrintestinais, o ciclo menstrual e o estresse emocional agem como fatores desencadeantes. A menstruação é um deles, mas o mais comum é, sem dúvida, o estresse emocional. Além disso, estuda-se a possibilidade da hereditariedade, e sua característica principal é justamente o surgimento repentino, sem causa aparente.
Em termos fisiológicos, trata-se de uma superinflamação que provoca uma pequena úlcera. Muita gente confunde aftas com lesões que aparecem na boca por causa de doenças maiores, como herpes ou uma baixa dos glóbulos brancos. Uma mordida na própria bochecha ou um trauma provocam as chamadas lesões aftóides que podem ser consideradas aftas.
É importante salientar que, às vezes, elas podem ser manifestação de doenças específicas. Assim, surtos de aftas muito repetidas ou que não cicatrizam devem ser submetidos a uma avaliação clínica mais detalhada.
06. Qual a relação entre as aftas e a dieta?
Alguns alimentos, quando em contato com a mucosa bucal, podem desencadear uma resposta imunológica alterada em certos pacientes, o que provocaria o aparecimento da ulceração. Muitas vezes os pacientes são alérgicos: têm aftas quando ingerem certos alimentos. Ingerir frutas cítricas - sobretudo abacaxi -, ou outros alimentos, como glúten, morango, nozes, leite e chocolate, no caso das crianças, também favorece seu aparecimento.
07. As aftas são contagiosas?
Não, pois não se trata de doença infecciosa. No entanto, há um traço familiar envolvido. Filhos de pais portadores de aftas apresentam chances bem maiores de também sofrerem com aftas.
08. Outras doenças podem parecer aftas?
Sim. O câncer de boca, ou carcinoma epidermóide, frequentemente começa como uma lesão ulcerada. Por isso, frente a uma úlcera bucal que não cicatriza dentro de 15 dias, o paciente deve procurar o cirurgião-dentista para o diagnóstico da lesão. Além disso, algumas doenças infecciosas, como o herpes, e algumas doenças dermatológicas com ocorrência intrabucal, como o lúpus, embora tenham características próprias bem conhecidas, em certas fases de seu desenvolvimento podem parecer-se com aftas, principalmente para o leigo.
09. Só agora, perto dos 50 anos de idade, comecei a sofrer com aftas. Por quê?
Confirmado o diagnóstico (pois nem toda ferida na boca é uma afta), será preciso investigar algum fato relevante na história médica do indivíduo ou se houve alguma modificação importante em seus hábitos de vida. Um fator muitas vezes relacionado com essa história é o abandono do hábito de fumar. O fumo provoca um espessamento da mucosa bucal, que parece tornar-se mais resistente à penetração de agentes desencadeadores da afta. Resta saber se vale correr o risco de adquirir um câncer de boca ou pulmão para se proteger das aftas.
10. Queimo minhas aftas com formol. Há algum problema nessa prática?
A aplicação de substâncias cáusticas, como o formol, sobre as aftas destrói o tecido da região, inclusive as terminações nervosas, o que faz desaparecer a dor. Entretanto, o que se faz é substituir a afta por uma queimadura química, que causa injúria a tecidos normais. Além disso, há risco de maiores danos pela inadequada manipulação dos produtos por parte dos usuários. Não se recomenda tal prática.
11. Qual o melhor tratamento para as aftas?
Não existe tratamento que seja eficaz para todos os portadores de aftas. Alguns têm uma lesão aftosa uma vez por ano; outros apresentam lesões múltiplas diuturnamente. As medicações de uso sistêmico, como os imunossupressores, são mais efetivas na redução dos sintomas, mas possuem efeitos colaterais indesejáveis, às vezes graves, sendo, por isso, reservadas para os casos mais severos da doença, exigindo o acompanhamento atento de um especialista. Para os indivíduos com quadros clínicos mais leves, a melhor abordagem é a aplicação tópica de antissépticos, antiinflamatórios, anestésicos ou protetores de mucosa, naturais ou sintéticos. O cirurgião-dentista deve ser consultado para um adequado diagnóstico e orientação terapêutica.
O tratamento consiste em aliviar a dor até que as feridas sarem de forma espontânea. Podem limpar-se com algodão impregnado num anestésico como a lidocaína viscosa, que também serve de colutório (bochecho). Durante alguns minutos, este anestésico alivia a dor e as queixas ao comer, embora possa diminuir o sentido do gosto. Para aliviar a dor também se pode aplicar uma camada de carboximetilcelulose (proteção dentária). Se o doente tem várias aftas, o médico, ou o dentista, pode prescrever um bochecho de tetraciclina. As pessoas com recidivas de aftas graves podem utilizar este bochecho quando aparecerem novas feridas. Outra opção é a cauterização com nitrato de prata, que destrói os nervos que se encontram por baixo da afta. Em alguns casos, o médico, ou o dentista, prescreve uma pomada de corticosteróide para aplicar diretamente sobre as aftas graves e, para os casos agudos, pode prescrever-se um bochecho de dexametasona ou comprimidos de prednisona. A aplicação de cloreto de Zinco (Aftagil) é muito eficaz para aliviar a dor e favorecer a cicatrização, pois que esta substância destroem as terminações nervosas.
A Laserterapia também costuma ser eficaz no tratamento e aniquilação da dor.
12. Tenho aftas recorrentes, isso significa que tenho alguma doença?
Não. Até 20% da população sofre com aftas recorrentes sem que isso indique a presença de outra doença.
13. Todo mundo que costuma ter aftas apresenta problemas no estômago?
Não. Na verdade, apenas uma pequena parte destas pessoas possui algum problema gástrico.
14. Estou com uma grande afta na boca e notei um gânglio aumentado no meu pescoço. Uma coisa está relacionada com a outra?
Sim. A presença de lesões na cavidade oral podem ser a causa de linfonodos aumentados no pescoço. O mesmo raciocínio vale para lesões na face e no couro cabeludo.
15. Toda vez que eu acidentalmente mordo meus lábios ou língua surge uma afta. Isto é normal?
Sim. Traumas na cavidade oral é uma das principais causas de aftas.
16. Ouvi falar que colocar bicarbonato na afta ajuda a cicatrizar a lesão. Isto procede?
Sim e não. Deve-se evitar colocar o bicarbonato em pó diretamente sobre a afta, pois isto pode aumentar a inflamação. Porém, bochechar com uma colher de chá de bicarbonato diluído em um copo de água é um dos tratamentos sugeridos.
17. Passar pó Royal na afta ajuda a cicatrizá-la?
Não. Pelo contrário.
18. Passar pasta de dente na afta ajuda a cicatrizá-la?
Não. Na verdade, alguns tipos de pasta de dente podem piorar as lesões.
19. Furar a afta com uma agulha ajuda na cicatrização
NÃO!
20. Afta pode causar febre?
Pode, mas nestes casos é sempre indicada uma avaliação médica para descartar outras causas, uma vez que a imensa maioria das aftas não causa febre.
21. Sempre que eu durmo de barriga cheia, apareço com uma afta nos dias seguintes. Isto faz sentido?
Sim. Pessoas que têm refluxo gastro-esofágico apresentam piora do quadro se deitarem logo após a alimentação. Isto pode aumentar a acidez da boca e provocar aftas.
22. A bactéria H.pylori pode causar aftas?
A fortes indícios que sim.
23. A afta é transmitida pelo beijo?
Não. Afta não é uma doença transmissível.
24. Afinal, estresse pode causar aftas?
Sim. É uma causa comum.
25. Afinal, em média, quantos dias costuma durar uma afta?
7 dias.
26. A presença de afta na boca aumenta o risco de transmissão de doenças sexualmente transmissíveis durante o sexo oral?
Teoricamente sim, porém, não há trabalhos que demonstrem efetivamente de quanto é esse aumento.
27. Afinal, uma afta pode ser confundida com herpes labial?
Não por médicos e dentistas. As lesões podem se parecer algumas vezes, mas tem características diferentes.
28. Afta pode virar câncer?
Não. Porém, alguns cânceres de boca podem se manifestar como úlceras que não cicatrizam.
ATUALIZAÇÃO
A ulceração aftosa recorrente (UAR) oral é uma condição comum, caracterizada pelo desenvolvimento periódico de úlceras solitárias ou múltiplas e dolorosas na mucosa oral, de etiologia ainda pouco entendida, embora bastante discutida.
Numerosos fatores têm sido propostos, tais como estresse, história familiar, trauma, hipersensibilidade alimentar, deficiências nutricionais, anormalidades hematológicas e, ainda, um possível envolvimento bacteriano, porém a etiologia ainda permanece não totalmente esclarecida.
Atualmente, o mecanismo imunológico tem sido o mais aceito. Sugere-se que o processo possa envolver uma citotoxicidade celular anticorpo-dependente, todavia a maioria dos estudos evidencia que a destruição é causada por uma citotoxicidade direta mediada por linfócitos T.
O estímulo antigênico iniciador da destruição citotóxica imuno-mediada pode ser qualquer um dos fatores predisponentes citados anteriormente. Em virtude dessa diversidade de possíveis fatores etiológicos, não se tem estabelecido um tratamento definido e eficaz para UAR. Não há uma terapêutica curativa, e as modalidades de tratamento podem apenas reduzir a frequência ou a severidade das lesões.
O conhecimento dessa entidade é de grande importância, pois essa condição é bastante incômoda para os pacientes por ela acometidos, ao causar-lhes principalmente dificuldade de alimentação, influenciando em sua qualidade de vida.
O objetivo desta matéria é permitir uma atualização, melhor entendimento da condição visando ao aprimoramento do diagnóstico e do tratamento.
Epidemiologia
A UAR é uma condição relativamente comum. Sua incidência varia de 5 a 66% da população, dependendo do grupo estudado. Estima-se que 20% da população em geral sofrerá de UAR em alguma época de sua vida.
A faixa etária mais acometida é a segunda década de vida e há uma ligeira predileção pelo gênero feminino. A prevalência tende a ser maior em profissionais e pessoas de grupos socioeconômicos mais elevados.
Características clínicas
As UARs podem assumir três formas de apresentação: menores, maiores e herpetiformes.
As diferenças são essencialmente clínicas e correspondem ao grau de severidade. Todas são consideradas como parte do mesmo espectro da doença, acreditando-se que tenham uma etiologia comum.
Essas lesões apresentam-se como úlceras recidivantes dolorosas, que algumas vezes apresentam sintomas prodrômicos de formigamento ou ardência antes do aparecimento das lesões. As úlceras não são precedidas por vesículas.
01. As UARs menores representam a forma mais frequente, afetando cerca de 80% dos pacientes. São caracterizadas por úlceras dolorosas, de formato esférico ou oval, rasas, medindo até 1cm de diâmetro, cobertas por pseudomembrana cinza-esbranquiçada e circunscritas por um halo eritematoso. Podem ser encontradas de uma a cinco lesões e a dor não é proporcional ao tamanho delas. Geralmente duram de 7 a 14 dias e se curam sem deixar cicatrizes.
Localizam-se preferencialmente em mucosa não queratinizada como: mucosa labial, jugal, ventre lingual e assoalho de boca, e são incomuns em gengiva, palato duro e dorso de língua. O desenvolvimento das UARs menores normalmente ocorre na infância ou na adolescência, e as recorrências variam de pessoa para pessoa, variando os períodos de recorrência da doença de semanas a alguns anos.
02. As UARs maiores, também conhecidas como periadenite mucosa necrótica recorrente ou doença de Sutton, perfazem cerca de 10% dos pacientes. Essas lesões são similares em aparência às menores, porém são maiores que 1cm de diâmetro.
Têm predileção pela mucosa labial e jugal, palato mole, assoalho da boca e fauces, mas qualquer região pode ser afetada. As lesões são mais profundas, dolorosas e duram mais tempo que as menores, podendo levar até 6 semanas para regredir e, diferentemente das menores, geralmente se curam deixando cicatrizes. O seu desenvolvimento começa após a puberdade, e as recorrências podem ocorrer por 20 anos ou mais.
03. As ulcerações aftosas herpetiformes são a terceira e menos comum forma de UARs. São caracterizadas por grupos de pequenas úlceras recorrentes e dolorosas que podem ser distribuídas por toda a boca. Várias úlceras podem estar presentes em um dado momento, cada uma medindo de 1 a 3 mm de diâmetro, embora tendam a coalescer, formando úlceras extensas.
Devido a estas características, essas lesões são semelhantes à infecção primária produzida pelo vírus herpes simples (HSV) e por isso são denominadas de herpetiformes.
Contudo, o HSV não foi isolado nessas lesões e em nenhuma outra forma de UAR. Além disso, as UARs herpetiformes não são precedidas por vesículas, desenvolvendo-se diretamente como úlceras. Elas usualmente se curam sem deixar cicatrizes, e o período de cicatrização ocorre em 7 a 10 dias, mas as recorrências tendem a ocorrer em um curto espaço de tempo. Há uma predileção pelo gênero feminino, e o seu desenvolvimento ocorre principalmente na fase adulta.
A recorrência é a marca da UAR, e os pacientes geralmente apresentam apenas uma variante da doença, contudo duas formas podem coexistir, ou uma mudança na expressão clínica pode ser vista com o tempo.
Etiologia e fatores predisponentes
Muitos fatores etiológicos e predisponentes já foram citados como possivelmente relacionados às UARs, porém a etiologia da doença não tem sido até agora completamente entendida.
Uma predisposição ao aparecimento de aftas em locais de trauma (escovação dentária, tratamento ortodôntico e injeções anestésicas, por exemplo) tem sido relatada em certos pacientes. O exato mecanismo de desenvolvimento de aftas nesses pacientes é ainda desconhecido.
A literatura cita o estresse como fator precipitante das UARs, e diversos estudos têm conseguido estabelecer relações entre o desenvolvimento de UARs e uma variedade de fatores psicológicos tais como ansiedade, depressão, tipo de personalidade, fatores estressantes relacionados às atividades profissionais dos pacientes, entre outros.
Estudos que tentam averiguar correlação entre a deficiência hematológica de algumas substâncias, tais como ferro, zinco, vitamina B12 e ácido fólico, e a condição estudada têm se mostrado conflitantes em seus resultados. Field e colaboradores encontraram-na em cerca de 20% dos pacientes com UAR, embora essas deficiências não fossem acentuadas. A suplementação de sulfato de zinco demonstra melhora no quadro clínico de alguns casos de UAR.
Alguns estudos têm mostrado que parece haver uma associação epidemiológica negativa entre o fumo e a UAR, sendo a prevalência de UAR menor em pacientes fumantes.
Quando param de fumar, alguns indivíduos parecem desenvolver UAR ou, neles, as aftas preexistentes são exacerbadas. Atkin e colegas, comparando os níveis plasmáticos de cotinina (um derivado metabólico da nicotina) entre pacientes acometidos por UAR e pacientes controle do mesmo gênero e idade, observaram número significativamente menor de pacientes fumantes no grupo UAR que no controle.
Tem sido sugerida uma ação anti-inflamatória direta exercida pela nicotina, mas o exato mecanismo pelo qual o fumo do cigarro protege contra UAR é ainda desconhecido. Supõe-se que o uso dos produtos do tabaco esteja associado com o aumento da queratinização e, assim, a uma menor frequência de lesões aftosas.
Algumas drogas têm sido relacionadas ao aparecimento das UARs, tais como alguns antiinflamatórios não-esteróides e beta-bloqueadores. Natah e colaboradores, em sua extensa revisão de literatura, referendam vários estudos que relacionam alguns medicamentos ao desenvolvimento dessa condição, tais como: captopril, nicorandil, fenobarbital, piroxican e hipoclorito de sódio.
As evidências do envolvimento de diversos tipos de vírus, tais como herpes simples (HSV), vírus varicela-zoster (VZV), citomegalovírus (CMV) e vírus Epstein-Barr (EBV), com o desenvolvimento de UAR são conflitantes. Pedersen, Hornsleth, por exemplo, observaram que pacientes com UAR apresentavam elevados títulos de IgM contra CMV e VZV comparados aos pacientes controle. Por outro lado, Studd e colegas detectaram DNA de HSV-1 em apenas 2 de 11 biópsias orais de UAR. Além disso, agentes antivirais, tais como aciclovir, efetivo contra HSV, não mostram esse mesmo efeito clínico nas UARs.
Dentre os agentes bacterianos possivelmente envolvidos no desenvolvimento das UARs, o Helicobacter pylori, fortemente relacionado com o desenvolvimento de úlceras gástricas, tem sido sugerido. Birek et al., usando reação em cadeia da polimerase (PCR) para detecção do H. pylori em material colhido das áreas de UARs, placa e saliva, encontraram 23 casos positivos em 32 (71,9%) amostras de UAR e que nenhuma das amostras da placa e saliva foram positivas, demonstrando que estes últimos não são sítios comuns para esses microrganismos e que as úlceras orais não estariam, portanto, sujeitas à contaminação, estando o H. pylori então envolvido com a patogenia da lesão. Outros estudos, porém, usando diferentes métodos não corroboram esse estudo.
Uma forte influência de fatores genéticos tem sido creditada à UAR devido a associações estabelecidas em vários estudos, tais como: há uma alta correlação de incidência de UAR em gêmeos idênticos em relação aos fraternos; cerca de 40% dos pacientes acometidos pela doença têm história familiar de UAR; aqueles com uma história familiar positiva de UAR desenvolvem úlceras em idade mais cedo e com maior gravidade do que pacientes sem história familiar.
Em vista disso, pesquisas têm sido realizadas na tentativa de estabelecer associações entre determinados subtipos do antígeno leucocitário humano (HLA) e UAR, cujos resultados têm sido conflituosos.
A associação dos antígenos HLA2, B12, B51, Cw7, DR2, DR4, DR5, A28, DR7, dentre outros, tem sido sugerida, mas há dificuldade em se estabelecer uma correlação entre esses genes e a UAR dado os resultados controversos, na dependência ainda da etnia dos pacientes do grupo estudado.
Papel do sistema imune no desenvolvimento das UARs
Já se tem estabelecido o papel de algumas células no desenvolvimento das UARs. Usando métodos sensíveis de marcação para mastócitos, células responsáveis pela produção de numerosos mediadores inflamatórios, Natah e colaboradores demonstraram que essas células são 63% mais numerosas nas UARs do que em mucosa oral normal e que esses mastócitos mostraram sinais de ativação e degranulação, sugerindo uma participação ativa na patogênese dessa condição.
O exato papel dos neutrófilos na patogênese da UAR ainda não está completamente esclarecido. As funções quimiotática e fagocítica, bem como a produção de radicais tóxicos de oxigênio, não se apresentaram exacerbadas em relação aos pacientes saudáveis, porém observou-se uma grande concentração dessas células na fase ulcerativa da lesão, sugerindo uma participação ativa. Supõe-se também que os neutrófilos produzam metaloproteinases de matriz (MMP), pois esta foi encontrada intracelularmente na área de úlcera e extracelularmente na área de membrana basal, lateral à ulcera, contribuindo na destruição local de tecido na região.
Presume-se que os macrófagos desempenhem uma função de limpeza dos neutrófilos remanescentes na área de úlcera, pois, em estudo histopatológico, alguns autores observaram a presença de numerosos macrófagos carregados com fagolisossomos contendo restos de neutrófilos granulócitos.
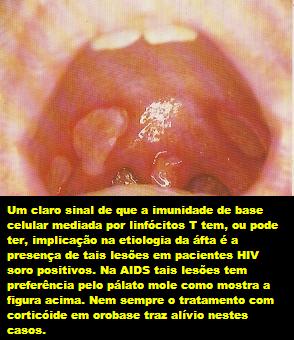 A análise do sangue periférico de pacientes com aftas mostra uma diminuição na relação entre os linfócitos CD4+ e CD8+. Sistig e colegas estudando a imunidade em amostras de sangue periférico para elucidar desordens imunológicas em pacientes com UAR demonstraram que a porcentagem dos linfócitos CD4 foi significativamente mais baixa em pacientes com UAR que nos do grupo controle, porém os índices de CD8 foram similares entre os grupos, sugerindo uma diminuição do índice CD4 e CD8.
A análise do sangue periférico de pacientes com aftas mostra uma diminuição na relação entre os linfócitos CD4+ e CD8+. Sistig e colegas estudando a imunidade em amostras de sangue periférico para elucidar desordens imunológicas em pacientes com UAR demonstraram que a porcentagem dos linfócitos CD4 foi significativamente mais baixa em pacientes com UAR que nos do grupo controle, porém os índices de CD8 foram similares entre os grupos, sugerindo uma diminuição do índice CD4 e CD8.
Esses autores encontraram também diminuição nos processos de migração espontânea, ingestão, digestão e citotoxicidade mediada por célula dependente de anticorpo por parte dos leucócitos polimorfonucleares. A atividade das células natural killers também estava diminuída nos pacientes com UAR em relação aos pacientes controle.
Embora alguns pesquisadores observem que o processo possa envolver uma citotoxicidade celular anticorpo-dependente, a maioria acredita que a destruição é causada por uma citotoxicidade direta mediada por linfócitos T. O estímulo antigênico iniciador da destruição citotóxica imuno-mediada pode ser qualquer um dos fatores predisponentes citados anteriormente.
Citocinas envolvidas
As principais citocinas envolvidas na patogênese das UARs são a interleucina 2 (IL-2) e o fator de necrose tumoral alfa (TNF-á). Sun et al. encontraram, em pacientes com UAR, durante o estágio de exacerbação da doença, altos níveis de IL-2 e a expressão aumentada de receptores de IL-2 pelos linfócitos periféricos ativados. A importância do TNF-á na patogênese é presumida da experiência clínica de que a talidomida, que reduz a atividade do TNF-á, tem sido efetiva no tratamento de UAR em pacientes saudáveis e HIV-positivos.
Tratamento
 Para o rápido alívio dos sintomas e posterior remissão da lesão pode-se usar uma solução de cloreto de zinco à 20% comercializada como aftagil e encontrada nas casas especializadas em materiais dentários (dentais). Deve-se primeiro anestesiar o local com uma pomada de anestésico tópico (xilocaína, nupercainal, etc.).
Para o rápido alívio dos sintomas e posterior remissão da lesão pode-se usar uma solução de cloreto de zinco à 20% comercializada como aftagil e encontrada nas casas especializadas em materiais dentários (dentais). Deve-se primeiro anestesiar o local com uma pomada de anestésico tópico (xilocaína, nupercainal, etc.).
Alguns pacientes com ulcerações aftosas recorrentes não necessitam de tratamento por causa da natureza branda da doença. Porém, em pacientes que experimentam múltiplos episódios de UAR por mês e/ou com severos sintomas de dor e dificuldade de alimentação, deve ser utilizada uma terapia medicamentosa.
Contudo, em virtude dessa grande diversidade de possíveis fatores etiológicos, ainda não foi estabelecido um tratamento específico para UAR. Os sintomas podem ser reduzidos, mas não é possível prevenir recorrências confiavelmente. A remoção cirúrgica é inapropriada e o valor do debridamento físico das úlceras é desconhecido.
A história médica do paciente deve ser revista a fim de buscar sinais e sintomas de qualquer desordem sistêmica que possa estar associada às ulcerações semelhantes a aftas. Pacientes com UAR, possivelmente secundárias a doenças sistêmicas, requerem encaminhamento a um especialista para avaliação detalhada e terapia adequada.
A natureza multifatorial da UAR é refletida no fato de que nenhuma terapia causal é viável e terapias são direcionadas para reduzir a inflamação e proporcionar alívio da dor. Esforços no manejo terapêutico têm sido, em muitos casos, totalmente empíricos ou baseados na percepção do profissional na causa da doença.
O tratamento da UAR tem quatro principais objetivos: (1) manejo da úlcera, promovendo cicatrização e reduzindo a duração, (2) manejo da dor, para reduzir morbidade e reforçar a função, (3) manejo nutricional, para garantir adequada alimentação e (4) controle da doença, para prevenir recorrência ou reduzir frequência. A importância relativa e a prioridade de cada meta dependem da severidade da condição.
Pelo fato de as úlceras aftosas estarem mais provavelmente relacionadas com um defeito imunológico, o tratamento frequentemente inclui o uso racional de drogas que podem comandar ou regular as respostas imunológicas. Nesta categoria, atualmente, os corticosteroides representam o melhor meio de conter a doença. O uso dos esteróides sistêmicos ou tópicos na tentativa do manejo da afta é baseado no pressuposto de que as aftas são um processo inflamatório não infeccioso.
Nos pacientes muito afetados, podem ser usados esteróides sistêmicos, mas nos pacientes em que as manifestações são leves ou moderadas, justifica-se apenas o tratamento tópico. Essa medicação pode ser administrada nas formas de: pomadas, bochechos, injeções intralesionais, e, sistemicamente, por via oral.
Os corticosteróides tópicos que têm demonstrado eficácia para UARs são a triancinolona, a fluocinonida e o clobetasol. Acetato de triancinolona em orabase (um aderente de mucosa) pode não ser tão efetivo quanto os glicocorticóides potentes, tais como fluocinonida e clobetasol. Porém, fluocinonida ou clobetasol usados sozinhos ou associados com orabase podem ser preferíveis para o tratamento das úlceras em muitos casos.
Os agentes tópicos são o primeiro tratamento de escolha para as UARs, pois eles são efetivos e seguros. O problema com os agentes tópicos é a obtenção da efetividade da liberação da droga. Medicações tópicas são facilmente removidas da área alvo.
Esse problema pode ser melhorado usando-se diferentes espécies de veículos adesivos em combinação com a droga (isto é, orabase, isobutil cianoacrilato ou Iso-Dent).
Por exemplo, corticosteróides potentes tópicos quando compostos com aderentes de mucosa são bastante efetivos, apesar do limitado tempo de contato. Além disso, a eficácia dos agentes tópicos também pode ser aumentada marcadamente se são usados durante a fase inicial da ulceração, isto é, quando a atividade linfocítica é máxima.
Madhi et al. avaliaram a eficácia de uma placa hidrogel bioadesiva, feita de um derivado da celulose, no controle da dor e na cicatrização de ulcerações aftosas. O mecanismo de ação da placa é provavelmente por proteção mecânica.
A placa seca em contato com o epitélio coberto por mucina forma uma camada de hidrogel bioadesiva que adere diretamente no local ulcerado. No estudo, os pacientes relataram que essa placa era acessível e de fácil aplicação, causando o benefício do alívio sintomático da dor e uma redução no tempo de cicatrização.
Lo Muzio et al. avaliaram o tratamento da ulceração aftosa recorrente com propionato de clobetasol em três preparações diferentes. O propionato de clobetasol (0,05%) é um corticosteróide potente que tem baixa absorção gástrica. Nesse estudo, eles utilizaram 54 pacientes, e os resultados indicaram que a administração do corticosteróide em todos os casos foi efetiva na remissão dos sintomas e que o clobetasol associado com adesivo de dentadura é mais efetivo do que quando combinado com orabase ou sozinho. Porém, uma complicação comum foi o desenvolvimento de candidíase, observada em 36% dos casos de pacientes tratados com clobetasol associado com pasta adesiva.
Bochechos tópicos também podem efetivamente providenciar o alívio sintomático das úlceras aftosas. Porém, esteróides são usados como bochechos somente se o paciente não é capaz de aplicar agentes tópicos diretamente sobre as úlceras ou se lesões cobrirem uma área extensa.
Solução aquosa de 0,1% ou 0,2% de triancinolona e dexametasona 0,5/5.0 mL são todos efetivos quando usados três ou quatro vezes por dia.
Miles et al.32 estudaram o acetato de triancinolona e o digluconato de clorexidina para tratamento das úlceras recorrentes e encontraram uma significante redução na intensidade da dor, quase imediata, após a aplicação tanto da clorexidina quanto do acetato de triancinolona, porém não houve uma redução considerável no número total das úlceras para ambos os medicamentos. Assim, esses dois agentes melhoram significativamente os sintomas das úlceras.
Outra droga de aplicação tópica utilizada no tratamento das UARs é o amlexanox 5% (Aphthasol). O amlexanox tem propriedades antiinflamatórias e anti-alérgicas que aceleram a cicatrização das úlceras aftosas. Os estudos multicêntricos de Khandwala et al. tem demonstrado a eficácia e a segurança do amlexanox 5% para o tratamento das úlceras aftosas menores.
As ulcerações aftosas maiores são mais resistentes ao tratamento. As lesões individuais podem ser tratadas com injeção de acetato de triancinolona, recobertas com gel de propionato de clobetasol a 0,05% ou ungüento de propionato de halobetasol a 0,05%7.
Para os casos de ulcerações severas e que recorrem constantemente, a medicação tópica pode não ser suficiente; nesses casos, medicações sistêmicas podem ser requeridas, sendo a prednisona a mais comumente utilizada. Ela pode ser combinada com pomadas e bochechos tópicos. Pelo fato de os corticosteróides sistêmicos poderem causar vários efeitos adversos, entre eles depressão, hiperglicemia e supressão do eixo hipotálamo-pituitário-adrenal, eles devem ser usados por curto período de tempo.
Antibióticos também têm sido usados no tratamento das úlceras aftosas com resultados entre razoáveis e bons. Os efeitos estão mais relacionados provavelmente com a eliminação da infecção bacteriana secundária das úlceras. Tetraciclina pode reduzir a dor, a duração e o tamanho da úlcera por causa da sua habilidade em reduzir a atividade da colagenase.
Kerr et al. avaliaram a eficácia e a segurança da penicilina G (50 mg) no tratamento das úlceras aftosas recorrentes e observaram que os pacientes que receberam essa medicação tiveram a resolução das mesmas e alívio da dor mais cedo do que aqueles tratados com placebo ou sem tratamento, concluindo que, por mecanismos ainda não claros, a penicilina G tópica demonstrou ser segura para tratamento das UARs, permitindo alívio da dor e redução no tempo de cicatrização das mesmas.
Anestésicos tópicos também são usados no tratamento dos sintomas dolorosos das UARs. Desconforto oral pode ser aliviado com anestésicos tópicos, tais como cloridrato de lidocaína (Xylocaína), difenidramina (Benadryl), entre outros, porém tais medicações proporcionam somente um alívio por curto período de tempo (1-2 horas).
Muitos outros medicamentos têm sido usados na tentativa de solucionar a doença. Fazem parte dessa lista aciclovir, ácido aminossalicílico-5 tópico, cloridrato de azelastina, carbenoxolona sódica, colchicina, ciclosporina, dapsona, líquor de diglicirrizinato, gamaglobulina, peróxido de hidrogênio, interferon alfa, levamisol, talidomida, fator de transferência e vitaminas (especialmente sulfato de zinco). O sucesso desses tratamentos é variável.
O uso do laser de baixa intensidade nas úlceras recorrentes providencia o alívio da dor e também pode reduzir o período de cicatrização, além de que lesões usualmente não recorrem no mesmo local.



















